Sommaire
Après la ménopause, un saignement vaginal n’est jamais « à banaliser », même s’il est léger ou isolé. La bonne nouvelle, c’est que les causes sont souvent bénignes, mais la règle reste simple : après 12 mois sans règles, toute perte de sang doit être évaluée. L’objectif est double : vous rassurer quand c’est possible, et ne pas perdre de temps quand il faut explorer.
En bref
- Après 12 mois d’aménorrhée, toute perte de sang doit conduire à une évaluation médicale, même minime.
- Urgences si 1 serviette ou plus en moins d’une heure, ou si saignement abondant avec douleur intense, fièvre > 38 °C ou malaise.
- Sans signe d’alarme : prenez rendez-vous dans les 2 semaines et notez dates, abondance, lien avec rapports, traitements (THS, anticoagulants).
- Le parcours typique passe par échographie endovaginale, puis biopsie si l’endomètre mesure > 4-5 mm ou si l’échographie est anormale.
Ce qu’on appelle « saignement post-ménopausique » (et pourquoi on l’explore)
On parle de métrorragie post-ménopausique dès qu’il existe une perte de sang vaginal après au moins 12 mois consécutifs sans règles. Sur le terrain, je vois à quel point ce symptôme peut mettre le mental en alerte : certaines femmes s’inquiètent immédiatement d’un cancer, d’autres minimisent pour ne pas « déranger ». Dans les deux cas, le corps mérite d’être entendu, sans dramatisation ni déni.
Ce saignement est important parce qu’il peut être le premier signal d’un cancer de l’endomètre dans environ 80 % des cas, et que le traitement précoce est associé à une survie à 5 ans supérieure à 80 %. Autrement dit : explorer ne signifie pas « on a trouvé quelque chose de grave », cela signifie « on se donne une chance d’écarter le grave, ou de le traiter tôt ».
Quand s’alarmer tout de suite, quand consulter rapidement
Soyons clair : l’urgence dépend surtout de l’abondance et des symptômes associés, pas de votre capacité à « tenir bon ». Si vous hésitez, vous n’êtes pas « trop sensible » : vous cherchez à trier une information qui compte.
| Situation | Ce que vous pouvez faire |
|---|---|
| Très abondant : 1 serviette (ou plus) en moins d’une heure | Aller immédiatement aux urgences. |
| Saignement abondant avec douleurs basses intenses, fièvre > 38 °C ou malaise | Aller immédiatement aux urgences. |
| Léger ou isolé après la ménopause, sans autre signe | Prendre rendez-vous dans les 2 semaines (généralement recommandé). |
| Récidivant, ou associé à fatigue, perte de poids rapide, douleurs chroniques | Consulter rapidement. |
Une patiente me disait récemment : « Ce n’était que quelques traces, je me suis sentie ridicule. » Ce sentiment est fréquent. Pourtant, quelques traces suffisent à justifier une évaluation, parce que c’est la temporalité (après la ménopause) qui change la lecture du symptôme.
Les causes possibles : souvent bénignes, parfois à éliminer sans tarder
Il est utile d’avoir une carte mentale simple. Les causes les plus fréquentes sont bénignes, notamment quand les tissus deviennent plus fragiles après la ménopause. Mais il existe aussi des causes malignes, et des saignements qui ne viennent pas de l’utérus (vessie, rectum) et peuvent tromper.
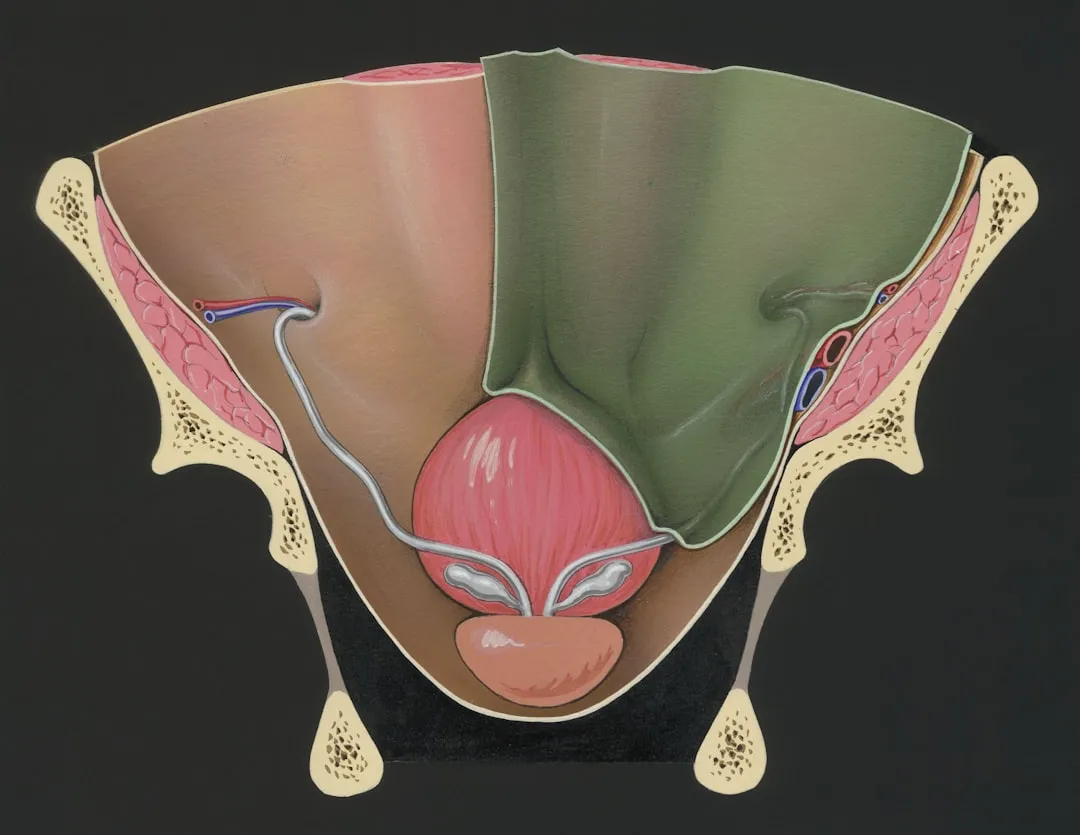
- Causes bénignes : polypes endométriaux, fibromes (surtout sous-muqueux), atrophie vaginale (syndrome génito-urinaire) avec saignements parfois après rapports, amincissement endométrial, inflammations du col.
- Causes à exclure : cancer de l’endomètre, cancer du col, plus rarement cancer de l’ovaire (surtout si douleurs, masse pelvienne, perte de poids).
- Autres origines : saignement urinaire (par exemple cystite ou tumeur vésicale) ou ano-rectal (par exemple hémorroïdes, fistules).
Il existe aussi des causes liées aux traitements. Sous traitement hormonal substitutif (THS), des saignements irréguliers sont rapportés chez environ 40 % des femmes, en particulier au début ou si le schéma est à ajuster. D’autres médicaments peuvent favoriser les saignements : anticoagulants et anti-agrégants, certains ISRS, des AINS, ou le tamoxifène. Et n’oublions pas les produits « hors ordonnance » : phytothérapies et compléments méritent d’être cités en consultation, car ils sont parfois oubliés.
Les examens : le chemin le plus courant, étape par étape
La plupart du temps, le parcours suit une logique séquentielle, pensée pour aller du moins invasif au plus ciblé. Le point de départ est souvent l’échographie pelvienne par voie endovaginale, qui mesure notamment l’épaisseur de l’endomètre. Le seuil qui guide la suite est pratique : après la ménopause, une épaisseur > 4-5 mm constitue un signal qui conduit en général à une exploration histologique.
Quand l’endomètre est ≤ 4 mm et qu’il n’y a pas d’autre élément inquiétant, l’échographie a une bonne valeur prédictive négative et une surveillance peut être discutée selon la situation clinique. À l’inverse, si l’échographie est anormale ou si les saignements persistent, on passe à une biopsie endométriale (par aspiration), parfois réalisée en consultation, parfois sous anesthésie légère. Et si la biopsie ne répond pas à la question, ou si l’échographie évoque une lésion localisée comme un polype ou un fibrome sous-muqueux, l’hystéroscopie peut être proposée, avec un volet diagnostique et parfois opératoire.
En cas de lésion cancéreuse confirmée à l’analyse, une IRM pelvienne intervient surtout pour le bilan d’extension avant la décision thérapeutique, tandis que l’évaluation biologique, notamment le taux de bilirubine, peut révéler des signes cliniques à ne pas négliger.
Ce que vous pouvez préparer pour gagner du temps (et de la clarté)
Quand on a peur, la mémoire trie mal. Arriver avec des notes, c’est reprendre un peu de pouvoir sur la situation. Le but n’est pas de « faire le travail du médecin », mais d’apporter des informations directement utiles à la décision.

- Le saignement : date(s), durée, abondance, lien avec un rapport, spotting ou flux, récidives.
- Le contexte : douleurs, fièvre, malaise, fatigue, perte de poids rapide, symptômes urinaires ou digestifs.
- Les traitements : THS, anticoagulants, ISRS, AINS, tamoxifène, et aussi compléments ou phytothérapie.
« Votre inquiétude n’est pas un excès : c’est un signal d’attention. L’enjeu est de transformer ce signal en actions simples et proportionnées. »
Et après : que fait-on selon la cause la plus probable ?
Si la cause est une atrophie vaginale, la prise en charge est souvent locale : hydratants vaginaux, lubrifiants pour les rapports, et parfois œstrogènes locaux (crème, ovule, comprimé, anneau), avec une posologie adaptée par le prescripteur. Une amélioration des symptômes locaux peut être observée en 2 à 4 semaines. Mais un point reste non négociable : si le saignement persiste malgré cette approche, ou si vous avez eu vos règles deux fois en quinze jours, la situation doit être réévaluée.
En cas de polype, l’hystéroscopie permet souvent de visualiser et d’enlever la lésion, fréquemment en ambulatoire, tout en récupérant un prélèvement pour analyse. Pour un fibrome, la stratégie dépend notamment de sa localisation, avec une hystéroscopie opératoire possible pour les formes sous-muqueuses, ou d’autres options discutées au cas par cas (surveillance, chirurgie, alternatives mini-invasives).
Si le saignement est lié au THS, il ne s’agit généralement pas d’arrêter seule : on réévalue le schéma avec le prescripteur, surtout si cela survient au début du traitement. Et si vous prenez un anticoagulant, ne le stoppez jamais sans avis médical : l’ajustement, s’il est nécessaire, se fait de manière coordonnée et peut s’accompagner d’un bilan de coagulation.
Enfin, si un cancer de l’endomètre ou du col est diagnostiqué, la prise en charge s’organise après confirmation histologique, bilan d’extension et discussion multidisciplinaire. Le message à retenir est sobre : un diagnostic précoce améliore nettement le pronostic, ce qui justifie d’explorer tout saignement post-ménopausique, même discret.





Laisser un commentaire